Nosocomial pneumonia သည် အဖြစ်အများဆုံးနှင့် ပြင်းထန်သော nosocomial ရောဂါပိုးဖြစ်ပြီး၊ ယင်းတို့အနက် 40% သည် ventilator-associated pneumonia (VAP) ဖြစ်သည်။ ဓါတ်တိုးဆန့်ကျင်ပစ္စည်းများကြောင့် ဖြစ်ပေါ်လာသော VAP သည် ခက်ခဲသောလက်တွေ့ပြဿနာတစ်ခု ဖြစ်နေဆဲဖြစ်သည်။ နှစ်ပေါင်းများစွာ လမ်းညွှန်ချက်များသည် VAP ကိုကာကွယ်ရန် ပစ်မှတ်ထားဖြေလျှော့ခြင်း၊ ခေါင်းကို မြင့်တင်ခြင်းကဲ့သို့သော စွက်ဖက်မှုအမျိုးမျိုးကို အကြံပြုထားသော်လည်း VAP သည် လေပြွန်ပိုက်သွင်းသည့်လူနာများ၏ 40% အထိဖြစ်ပေါ်ကာ ဆေးရုံတွင်ကြာကြာနေထိုင်ရခြင်း၊ ပဋိဇီဝဆေးများ တိုးမြင့်သုံးစွဲခြင်းနှင့် သေဆုံးခြင်းတို့ကို ဖြစ်စေသည်။ လူတွေဟာ ပိုမိုထိရောက်တဲ့ ကြိုတင်ကာကွယ်မှုအစီအမံတွေကို အမြဲရှာဖွေနေပါတယ်။
Ventilator-associated pneumonia (VAP) သည် tracheal intubation ပြီးနောက် ၄၈ နာရီအကြာတွင် ဖြစ်ပေါ်လာသည့် အဆုတ်ရောင်ရောဂါအသစ်ဖြစ်ပြီး အထူးကြပ်မတ်ကုသဆောင် (ICU) တွင် အဖြစ်အများဆုံးနှင့် သေစေတတ်သော nosocomial ရောဂါပိုးဖြစ်သည်။ 2016 American Society of Infectious Diseases Guidelines သည် ဆေးရုံမှရရှိသော အဆုတ်ရောင်ရောဂါ (HAP) ၏ အဓိပ္ပါယ်ဖွင့်ဆိုချက်မှ VAP ကို ခွဲခြားထားပါသည် (HAP သည် လေပြွန်ပြွန်မပါဘဲ ဆေးရုံတက်ပြီးနောက် ဖြစ်ပေါ်သည့် အဆုတ်ရောင်ကိုသာ ရည်ညွှန်းပြီး စက်လေဝင်လေထွက်နှင့် မသက်ဆိုင်ပါ၊ VAP သည် tracheal intubilation ပြီးနောက် အဆုတ်အအေးမိခြင်းဖြစ်သည်)၊ European Society သည် VAP အမျိုးအစားဖြစ်ကြောင်းနှင့် စက်ပိုင်းဆိုင်ရာ အထူးပြုလုပ်ထားသော အမျိုးအစား၊ HAP [1-3] ၏
စက်လေဝင်လေထွက်ရရှိသောလူနာများတွင် VAP ဖြစ်ပွားမှုနှုန်းမှာ 9% မှ 27% အထိရှိနိုင်ပြီး သေဆုံးမှုနှုန်းမှာ 13% ခန့်ရှိပြီး စနစ်ကျသော ပဋိဇီဝဆေးအသုံးပြုမှု တိုးလာခြင်း၊ ကြာရှည်လေဝင်လေထွက်ကောင်းခြင်း၊ ICU ကြာရှည်စွာနေထိုင်ခြင်းနှင့် ကုန်ကျစရိတ်များ [4-6] ကို တိုးမြင့်လာစေသည်။ ခုခံအားမကောင်းတဲ့လူနာတွေမှာ HAP/VAP ဟာ အများအားဖြင့် ဘက်တီးရီးယားပိုးကူးစက်မှုကြောင့် ဖြစ်ပွားလေ့ရှိပြီး ဘုံရောဂါပိုးမွှားများ ဖြန့်ဖြူးခြင်းနှင့် ၎င်းတို့၏ ခံနိုင်ရည်လက္ခဏာများသည် ဒေသ၊ ဆေးရုံအတန်းအစား၊ လူနာဦးရေနှင့် ပဋိဇီဝပိုးသတ်ဆေးထိတွေ့မှုတို့နှင့်အတူ အချိန်နှင့်အမျှ ပြောင်းလဲသွားပါသည်။ Pseudomonas aeruginosa သည် ဥရောပနှင့် အမေရိကတွင် VAP ဆက်စပ်ရောဂါပိုးများကို လွှမ်းမိုးထားပြီး Acinetobacter baumannii ပိုများသော ဗိုင်းရပ်စ်များကို တရုတ်နိုင်ငံရှိ အဆင့်တန်းဆေးရုံများတွင် သီးခြားခွဲထားသည်။ VAP ဆက်စပ်သေဆုံးမှုအားလုံး၏ သုံးပုံတစ်ပုံမှ တစ်ဝက်ခန့်သည် ရောဂါပိုးကူးစက်မှုကြောင့် တိုက်ရိုက်ဖြစ်ပွားပြီး Pseudomonas aeruginosa နှင့် acinetobacter ကြောင့်သေဆုံးမှုနှုန်းသည် မြင့်မားသည် [7,8] ဖြစ်သည်။
VAP ၏ပြင်းထန်သောမျိုးကွဲကွဲပြားမှုကြောင့်၊ ၎င်း၏လက်တွေ့သရုပ်ပြသမှု၊ ပုံရိပ်ဖော်ခြင်းနှင့် ဓာတ်ခွဲခန်းစမ်းသပ်မှုများ၏ ရောဂါရှာဖွေရေးဆိုင်ရာ တိကျမှုမှာ နည်းပါးနေပြီး ကွဲပြားသောရောဂါရှာဖွေခြင်း၏အကွာအဝေးသည် ကျယ်ပြန့်သောကြောင့် VAP ကို အချိန်မီသိရှိရန် ခက်ခဲစေသည်။ တစ်ချိန်တည်းမှာပင်၊ ဘက်တီးရီးယားခုခံမှုသည် VAP ကုသမှုအတွက် ကြီးမားသောစိန်ခေါ်မှုတစ်ရပ်ဖြစ်သည်။ စက်လေ၀င်လေထွက်အသုံးပြုမှု၏ ပထမ 5 ရက်အတွင်း VAP ဖြစ်ပေါ်လာနိုင်ခြေသည် 3%/ရက်၊ 5 ရက်မှ 10 ရက်ကြားတွင် 2% နှင့် ကျန်အချိန်များအတွက် 1%/day ဖြစ်သည်ဟု ခန့်မှန်းထားသည်။ လေဝင်လေထွက် ၇ ရက်အကြာတွင် ယေဘုယျအားဖြင့် ဖြစ်ပွားမှု အထွတ်အထိပ် ဖြစ်တတ်သောကြောင့် ရောဂါပိုးကို စောစောစီးစီး ကာကွယ်နိုင်သည့် ပြတင်းပေါက်တစ်ခု ရှိပါသည်။ လေ့လာမှုများစွာသည် VAP ကိုကာကွယ်ရန်ဆယ်စုနှစ်များစွာကြာသုတေသနပြုပြီးကြိုးစားခဲ့သော်လည်း VAP (ဥပမာ-ပိုက်သွင်းခြင်းကိုရှောင်ကြဉ်ခြင်း၊ ပြန်လည်ပိုက်သွင်းခြင်းကိုတားဆီးခြင်း၊ စိတ်ငြိမ်ခြင်းကိုလျှော့ချခြင်း၊ အိပ်ရာခေါင်းကို 30° မှ 45° မြှင့်တင်ခြင်းနှင့် ခံတွင်းစောင့်ရှောက်မှု) သည် ဖြစ်ပွားမှုလျော့နည်းသွားပုံမပေါ်ဘဲ ဆက်စပ်ဆေးဘက်ဆိုင်ရာဝန်ထုပ်ဝန်ပိုးမှာ အလွန်မြင့်မားနေဆဲဖြစ်သည်။
ရှူသွင်းထားသော ပဋိဇီဝဆေးများကို 1940 ခုနှစ်များကတည်းက နာတာရှည် အသက်ရှူလမ်းကြောင်း ပိုးဝင်ခြင်းကို ကုသရန် အသုံးပြုခဲ့သည်။ ၎င်းသည် ရောဂါပိုး၏ပစ်မှတ်နေရာကို (ဆိုလိုသည်မှာ အသက်ရှူလမ်းကြောင်း) သို့ ဆေးဝါးများ အများဆုံးပေးပို့နိုင်ပြီး စနစ်ကျသော ဘေးထွက်ဆိုးကျိုးများကို လျှော့ချနိုင်သောကြောင့် ၎င်းသည် ရောဂါအမျိုးမျိုးအတွက် ကောင်းမွန်သောအသုံးချမှုတန်ဖိုးကို ပြသထားသည်။ ရှူသွင်းထားသော ပဋိဇီဝဆေးများကို cystic fibrosis တွင်အသုံးပြုရန်အတွက် US Food and Drug Administration (FDA) နှင့် European Medicines Agency (EMA) မှ အတည်ပြုလိုက်ပြီဖြစ်သည်။ ရှူသွင်းထားသော ပဋိဇီဝဆေးများသည် အလုံးစုံဆိုးရွားသောဖြစ်ရပ်များကို တိုးမပေးဘဲ bronchiectasis တွင် ဘက်တီးရီးယားဝန်နှင့် ကြိမ်နှုန်းကို သိသိသာသာ လျှော့ချနိုင်ပြီး၊ လက်ရှိ လမ်းညွှန်ချက်များသည် ၎င်းတို့အား pseudomonas aeruginosa ပိုးဝင်ခြင်းနှင့် မကြာခဏ ပြင်းထန်သော လူနာများအတွက် ပထမတန်းကုသမှုအဖြစ် အသိအမှတ်ပြုထားသည်။ အဆုတ်အစားထိုးကုသသည့်ကာလအတွင်း ရှူသွင်းထားသော ပဋိဇီဝဆေးများကို adjuvant သို့မဟုတ် prophylactic drug [11,12] အဖြစ်လည်း အသုံးပြုနိုင်ပါသည်။ သို့သော် 2016 US VAP လမ်းညွှန်ချက်များတွင် ကြီးမားသောကျပန်းထိန်းချုပ်ထားသောစမ်းသပ်မှုများမရှိခြင်းကြောင့် ကျွမ်းကျင်သူများသည် adjuvant ရှူသွင်းထားသောပဋိဇီဝဆေးများ၏ထိရောက်မှုကိုယုံကြည်မှုမရှိကြပါ။ 2020 ခုနှစ်တွင်ထုတ်ဝေခဲ့သော Phase 3 စမ်းသပ်မှု (INHALE) သည် အပြုသဘောဆောင်သောရလဒ်များရရှိရန် ပျက်ကွက်ခဲ့သည် (VAP လူနာများကြောင့်ဖြစ်ပေါ်လာသော ဂရမ်-အနုတ်လက္ခဏာဘက်တီးရီးယားပိုးကူးစက်မှုအတွက် Amikacin ၏ သွေးကြောသွင်းပဋိဇီဝဆေးများကို ရှူသွင်းခြင်း၊ နှစ်ဆကန်း၊ ကျပန်းပြုလုပ်ထားသော၊ placebos ထိန်းချုပ်ထားသော၊ အဆင့် 3 ထိရောက်မှုစမ်းသပ်မှု၊ စုစုပေါင်း amdication 10070 စနစ်အတွက် Amdication + လူနာများအတွက်၊ နေ့ရက်များ)
ဤအခြေအနေတွင်၊ ပြင်သစ်နိုင်ငံရှိ Regional University Hospital Center of Tours (CHRU) မှ သုတေသီများ ဦးဆောင်သော အဖွဲ့သည် ကွဲပြားသော သုတေသနဗျူဟာတစ်ခုကို လက်ခံကျင့်သုံးပြီး စုံစမ်းစစ်ဆေးသူ-အစပြုသော၊ multicenter၊ double-blind၊ ကျပန်းထိန်းချုပ်ထားသော ထိရောက်မှုစမ်းသပ်မှု (AMIKINHAL) ကို ဆောင်ရွက်ခဲ့ပါသည်။ VAP ကာကွယ်မှုအတွက် amikacin သို့မဟုတ် placebo ရှူသွင်းခြင်းကို ပြင်သစ်တွင် 19 icus [13] တွင် နှိုင်းယှဉ်ခဲ့သည်။
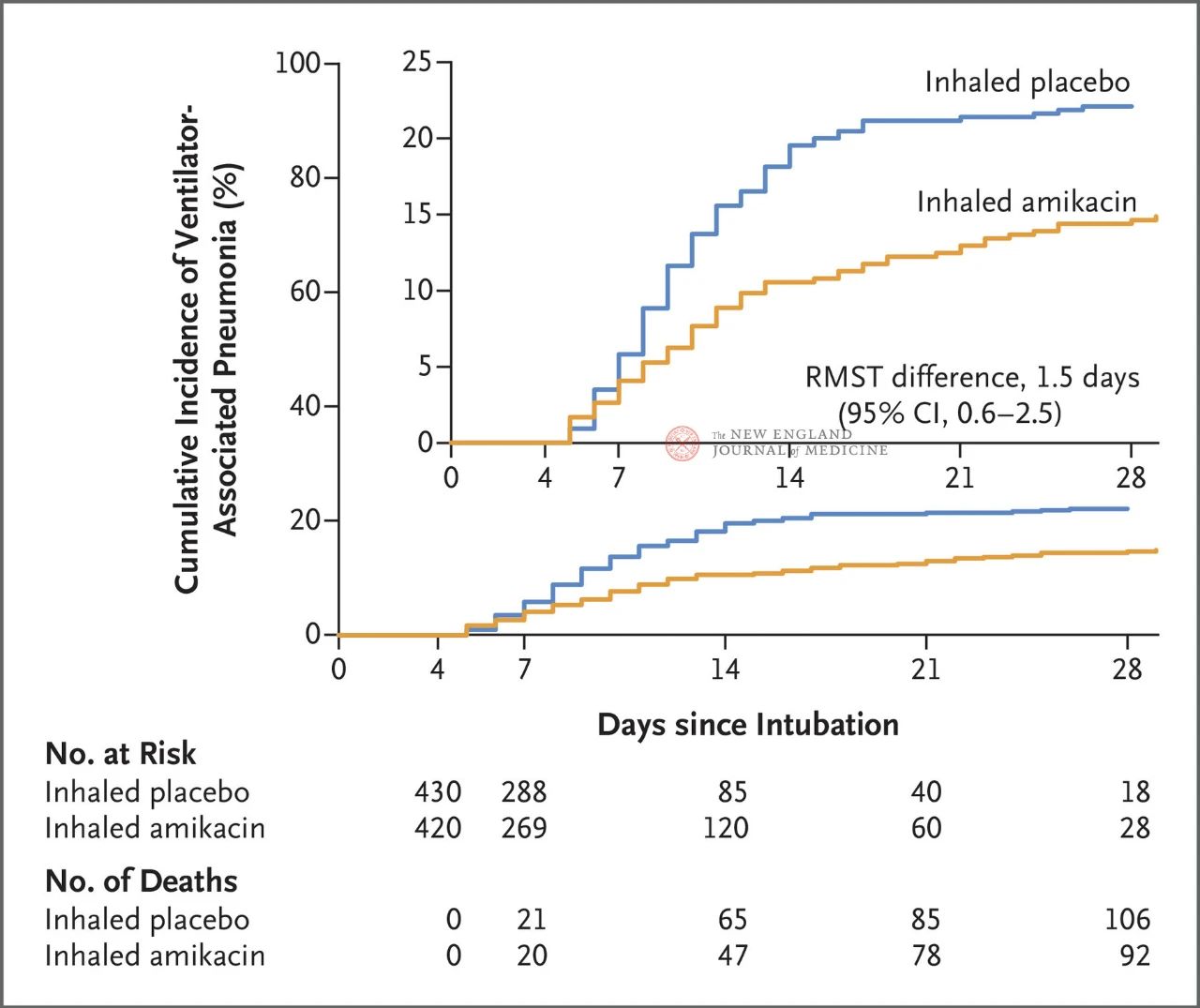
72 မှ 96 နာရီအတွင်း ထိုးဖောက်စက်ပိုင်းဆိုင်ရာ လေ၀င်လေထွက်ရှိသော အရွယ်ရောက်ပြီးသူ စုစုပေါင်း 847 ဦးအား amikacin (N= 417,20 mg/kg စံပြခန္ဓာကိုယ်အလေးချိန်၊ QD) သို့မဟုတ် placebo (N=430၊ 0.9% ဆိုဒီယမ်ကလိုရိုက် 3 ရက်နှင့်ညီမျှသည်) ကို ကျပန်းသတ်မှတ်ပေးခဲ့သည်။ ပင်မအဆုံးမှတ်သည် ကျပန်းလုပ်ဆောင်ခြင်းအစမှ 28 ရက်အထိ VAP ၏ပထမအပိုင်းဖြစ်သည်။
စမ်းသပ်မှု၏ရလဒ်များက 28 ရက်တွင် amikacin အုပ်စုရှိလူနာ 62 (15%) သည် VAP ဖြစ်ပေါ်လာပြီး placebo အုပ်စုရှိလူနာ 95 ယောက် (22%) သည် VAP ဖြစ်ပေါ်လာခဲ့သည် (VAP အတွက်ကန့်သတ်ပျမ်းမျှရှင်သန်မှုကွာခြားချက်မှာ 1.5 ရက်ဖြစ်သည်; 95% CI, 0.6 ~ 2.5; P = 0.004) ။
ဘေးကင်းလုံခြုံရေးအရ၊ amikacin အုပ်စုရှိ လူနာ ခုနစ်ဦး (1.7%) နှင့် placebo အုပ်စုရှိ လူနာလေးဦး (0.9%) တို့သည် စမ်းသပ်မှုဆိုင်ရာ ဆိုးရွားသောဆိုးရွားသော အဖြစ်အပျက်များကို ကြုံတွေ့ခဲ့ရသည်။ စူးရှသောကျောက်ကပ်ဒဏ်ရာကို randomization တွင်မရရှိသူများတွင် amikacin အုပ်စုရှိလူနာ 11 ဦး (4%) နှင့် placebo အုပ်စုရှိလူနာ 24 ဦး (8%) သည် 28 ရက် (HR, 0.47; 95% CI, 0.23~0.96) တွင်စူးရှသောကျောက်ကပ်ဒဏ်ရာရှိခဲ့သည်။
လက်တွေ့စမ်းသပ်မှုတွင် မီးမောင်းထိုးပြမှု သုံးခုရှိသည်။ ပထမဦးစွာ၊ လေ့လာမှုဒီဇိုင်းပုံစံအရ၊ AMIKINHAL စမ်းသပ်မှုသည် IASIS စမ်းသပ်မှု (လူနာ ၁၄၃ ဦးပါဝင်သော ကျပန်း၊ နှစ်ဆကန်း၊ placebo-controlled၊ အပြိုင်အဆင့် 2 စမ်းသပ်မှု) ကို ရေးဆွဲထားသည်။ Amikacin - fosfomycin ၏ ဘေးကင်းမှုနှင့် ထိရောက်မှုကို အကဲဖြတ်ရန် VAP ကြောင့် ဖြစ်ပေါ်လာသော ဂရမ်-အနုတ်လက္ခဏာဘက်တီးရီးယားပိုးကူးစက်မှုကို စနစ်တကျ ကုသခြင်း) နှင့် VAP ကာကွယ်ခြင်းအပေါ် အာရုံစိုက်ထားသည့် အနုတ်လက္ခဏာရလဒ်များ သင်ခန်းစာများနှင့်အတူ သင်ယူခဲ့သော INHALE စမ်းသပ်မှုကို အဆုံးသတ်ရန်၊ VAP ကို အာရုံစိုက်ပြီး အတော်လေး ကောင်းမွန်သော ရလဒ်များကို ရရှိခဲ့သည်။ စက်ပိုင်းဆိုင်ရာ လေဝင်လေထွက်နှင့် VAP ရှိသော လူနာများတွင် သေဆုံးမှုနှုန်းမြင့်မားခြင်းနှင့် ကာလကြာရှည်စွာ ဆေးရုံတက်နေရခြင်း၏ လက္ခဏာများကြောင့် amikacin ရှူရှိုက်မိခြင်းသည် ဤလူနာများတွင် သေဆုံးခြင်းနှင့် ဆေးရုံတက်ခြင်းအတွက် သိသိသာသာ ကွဲပြားခြားနားသော ရလဒ်များကို ရရှိစေမည်ဆိုပါက၊ ၎င်းသည် ဆေးခန်းဆိုင်ရာ လေ့ကျင့်မှုများအတွက် ပို၍တန်ဖိုးရှိပါသည်။ သို့သော်လည်း လူနာတစ်ဦးစီနှင့် စင်တာတစ်ခုစီတွင် နောက်ကျကုသမှုနှင့် စောင့်ရှောက်မှု၏ ကွဲပြားမှုကြောင့် လေ့လာမှုတွင် အနှောင့်အယှက်ဖြစ်စေနိုင်သော ရှုပ်ထွေးသည့်အချက်များစွာရှိနေသည်၊ ထို့ကြောင့် ရှူသွင်းလိုက်သော ပဋိဇီဝဆေးများကြောင့် ရလဒ်ကောင်းရရှိရန် ခက်ခဲနိုင်သည်။ ထို့ကြောင့် အောင်မြင်သောလက်တွေ့လေ့လာမှုတစ်ခုသည် ကောင်းမွန်သောလေ့လာမှုပုံစံသာမကဘဲ သင့်လျော်သောမူလတန်းအဆုံးအမှတ်များရွေးချယ်ခြင်းလည်း လိုအပ်ပါသည်။
ဒုတိယ၊ VAP လမ်းညွှန်ချက်အမျိုးမျိုးတွင် aminoglycoside ပဋိဇီဝဆေးများကို တစ်ခုတည်းသောဆေးအဖြစ် မထောက်ခံသော်လည်း၊ aminoglycoside ပဋိဇီဝဆေးများသည် VAP လူနာများ (pseudomonas aeruginosa၊ acinetobacter စသည်ဖြင့်) အပါအဝင်) နှင့် အဆုတ်အတွင်းပိုင်းဆဲလ်များတွင် စုပ်ယူနိုင်မှု အကန့်အသတ်ကြောင့်၊ ရောဂါပိုးဝင်သည့်နေရာ၌ အာရုံစူးစိုက်မှုမြင့်မားခြင်းနှင့် စနစ်ကျမှုနည်းပါးခြင်းတို့ကြောင့် ဖြစ်သည်။ Aminoglycoside ပဋိဇီဝဆေးများကို ရှူသွင်းထားသော ပဋိဇီဝဆေးများကြားတွင် ကျယ်ကျယ်ပြန့်ပြန့် နှစ်သက်လက်ခံကြပါသည်။ ဤစာတမ်းသည် အစောပိုင်းကထုတ်ဝေခဲ့သည့် အသေးစားနမူနာများတွင် gentamicin ၏အတွင်းသားအိမ်အတွင်းသွင်းခြင်း၏အကျိုးသက်ရောက်မှုအရွယ်အစား၏ကျယ်ကျယ်ပြန့်ပြန့်ခန့်မှန်းချက်နှင့် VAP ကိုကာကွယ်ရာတွင်ရှူသွင်းထားသော aminoglycoside ပဋိဇီဝဆေးများ၏အာနိသင်ကို ပူးတွဲပြသသည်။ ရှူသွင်းထားသော ပဋိဇီဝဆေးများနှင့် ပတ်သက်သည့် စမ်းသပ်မှုများတွင် ရွေးချယ်ထားသော placebo ထိန်းချုပ်မှု အများစုသည် ပုံမှန်ဆားရည်ဖြစ်ကြောင်းကိုလည်း သတိပြုသင့်သည်။ သို့သော်၊ ပုံမှန်ဆားရည်ကို အက်တမ်ရှူရှိုက်မိခြင်းသည် သလိပ်ကို ဖျော့စေပြီး ဆီးကျုံ့စေသော အခန်းကဏ္ဍမှ ပါဝင်နိုင်သည်ဟု ယူဆပါက ပုံမှန်ဆားရည်သည် လေ့လာမှုရလဒ်များ၏ ခွဲခြမ်းစိတ်ဖြာမှုတွင် အချို့သော အနှောင့်အယှက်ဖြစ်စေနိုင်သည်၊ လေ့လာမှုတွင် ကျယ်ကျယ်ပြန့်ပြန့် ထည့်သွင်းစဉ်းစားသင့်သည်။
ထို့အပြင်၊ HAP/VAP ဆေးဝါးများကို ဒေသအလိုက် လိုက်လျောညီထွေဖြစ်အောင် ပဋိဇီဝဆေးကြိုတင်ကာကွယ်ခြင်းကဲ့သို့ အရေးကြီးပါသည်။ တစ်ချိန်တည်းတွင်၊ ပိုက်ထည့်သည့်အချိန်မည်မျှပင်ရှိစေကာမူ၊ ဒေသတွင်း ICU ၏ဂေဟစနစ်သည် ဘက်တီးရီးယားများစွာကို ခံနိုင်ရည်ရှိသော ဘက်တီးရီးယားပိုးကူးစက်မှုအတွက် အရေးကြီးဆုံးအန္တရာယ်အချက်တစ်ချက်ဖြစ်သည်။ ထို့ကြောင့်၊ လက်တွေ့ကျကုသမှုသည် ဒေသဆိုင်ရာဆေးရုံများ၏ အဏုဇီဝဗေဒအချက်အလက်ကို တတ်နိုင်သမျှ ကိုးကားသင့်ပြီး လမ်းညွှန်ချက်များ သို့မဟုတ် အဆင့်တန်းဆေးရုံများ၏ အတွေ့အကြုံများကို မျက်စိမှိတ် ကိုးကား၍မရပါ။ တစ်ချိန်တည်းမှာပင်၊ စက်ပိုင်းဆိုင်ရာ လေဝင်လေထွက်လိုအပ်သော နာမကျန်းဖြစ်နေသော လူနာများသည် စနစ်ပေါင်းစုံရောဂါများနှင့် ပေါင်းစပ်လေ့ရှိပြီး စိတ်ဖိစီးမှုအခြေအနေကဲ့သို့သော အကြောင်းရင်းများစွာ၏ ပေါင်းစပ်လုပ်ဆောင်မှုအောက်တွင် အူလမ်းကြောင်းရှိ အဏုဇီဝပိုးများသည် အဆုတ်ဆီသို့ ဖြတ်သွားသည့် ဖြစ်စဉ်တစ်ခုလည်း ဖြစ်နိုင်သည်။ အတွင်းနှင့် ပြင်ပ superposition ကြောင့် ဖြစ်ပေါ်လာသော ရောဂါများ၏ မျိုးရိုးဗီဇ မြင့်မားမှုသည် စွက်ဖက်မှုအသစ်တစ်ခုစီ၏ ကြီးမားသော ဆေးဘက်ဆိုင်ရာ မြှင့်တင်ရေးသည် သွားရမည့် ခရီးရှည်ဖြစ်ကြောင်း ဆုံးဖြတ်သည်။
စာတိုက်အချိန်- ဒီဇင်ဘာ-၀၂-၂၀၂၃