Uterine fibroids သည် menorrhagia နှင့် သွေးအားနည်းခြင်း၏ အဖြစ်များသော အကြောင်းရင်းဖြစ်ပြီး ဖြစ်ပွားမှုသည် အလွန်မြင့်မားပြီး အမျိုးသမီးများ၏ 70% မှ 80% ခန့်သည် ၎င်းတို့၏တစ်သက်တာတွင် သားအိမ်အကြောများ ပေါက်လာကာ 50% သည် ရောဂါလက္ခဏာများပြတတ်ပါသည်။ လက်ရှိတွင် သားအိမ်ခွဲစိတ်ကုသခြင်းသည် အသုံးအများဆုံးကုသမှုဖြစ်ပြီး fibroids များအတွက် အစွန်းရောက်ကုသနည်းဟု ယူဆသော်လည်း သားအိမ်ခွဲစိတ်ခြင်းသည် ခွဲစိတ်ကုသခြင်းသာမက နှလုံးသွေးကြောဆိုင်ရာရောဂါ၊ စိုးရိမ်စိတ်၊ စိတ်ဓာတ်ကျခြင်းနှင့် သေဆုံးခြင်းတို့ကို ရေရှည်အန္တရာယ်ဖြစ်စေပါသည်။ ဆန့်ကျင်ဘက်အနေနှင့်၊ သားအိမ်သွေးလွှတ်ကြောများ ပိတ်ဆို့ခြင်း၊ ဝမ်းသွားခြင်း နှင့် ပါးစပ် GnRH ဆန့်ကျင်ဘက်ပြုခြင်းကဲ့သို့သော ကုသမှုရွေးချယ်စရာများသည် ပိုမိုလုံခြုံသော်လည်း အပြည့်အဝအသုံးမပြုပါ။
အမှုအကျဉ်းချုပ်
ကိုယ်ဝန်မဆောင်ဖူးသော အသက် ၃၃ နှစ်အရွယ် လူမည်းအမျိုးသမီးတစ်ဦးသည် ဓမ္မတာလာခြင်းနှင့် ဝမ်းဗိုက်အငွေ့များ ပြင်းထန်စွာထွက်ရှိနေသည့် ၎င်း၏မူလဆရာဝန်ထံ တင်ပြခဲ့သည်။ သူမသည် သံဓာတ်ချို့တဲ့သွေးအားနည်းရောဂါကို ခံစားနေရသည်။ စမ်းသပ်မှုများတွင် သာလာဆီးမီးယားနှင့် တံစဉ်ဆဲလ်သွေးအားနည်းရောဂါအတွက် အနုတ်လက္ခဏာပြလာသည်။ လူနာတွင် ဝမ်းထဲတွင် သွေးမရှိသလို အူမကြီးကင်ဆာ သို့မဟုတ် အူလမ်းကြောင်းရောင်ရမ်းခြင်း၏ မိသားစုရာဇဝင်လည်း မရှိပေ။ သူမသည် ပုံမှန် ဓမ္မတာလာချိန်၊ တစ်လလျှင် တစ်ကြိမ်၊ ရာသီလာချိန် (၈) ရက်တိုင်း၊ ရေရှည်မပြောင်းလဲကြောင်း အစီရင်ခံပါသည်။ ရာသီစက်ဝန်းတစ်ခုစီ၏ အတိုးတက်ဆုံးသုံးရက်တွင် သူမသည် တစ်နေ့လျှင် tampon 8 မှ 9 ခုအထိ လိုအပ်ပြီး ရံဖန်ရံခါ ရာသီသွေးဆင်းတတ်သည်။ သူမသည် သူမ၏ပါရဂူဘွဲ့အတွက် ပညာသင်ကြားနေပြီး နှစ်နှစ်အတွင်း ကိုယ်ဝန်ရရှိရန် စီစဉ်လျက်ရှိသည်။ အာထရာဆောင်းရိုက်ခြင်းတွင် myomas အများအပြားနှင့် ပုံမှန်သားအိမ်များပါရှိသော သားအိမ်ကြီးတစ်ခုကို ပြသခဲ့သည်။ လူနာကို ဘယ်လိုကုသမလဲ။
သားအိမ်အကြောနှင့်ဆက်စပ်သောရောဂါဖြစ်ပွားမှုသည် ရောဂါ၏သိရှိနိုင်မှုနှုန်းနည်းပါးခြင်းနှင့် ၎င်း၏ရောဂါလက္ခဏာများဖြစ်သည့် အစာခြေစနစ်ချို့ယွင်းခြင်း သို့မဟုတ် သွေးစနစ်မမှန်ခြင်းကဲ့သို့သော အခြားအခြေအနေများကြောင့်ဟု ပေါင်းစပ်ထားသည်။ ဓမ္မတာလာခြင်းနှင့်စပ်လျဉ်း၍ အရှက်ကွဲခြင်းသည် ဓမ္မတာရှည်ခြင်း သို့မဟုတ် ရာသီလာချိန်များသောလူအများစုသည် ၎င်းတို့၏အခြေအနေပုံမှန်မဟုတ်ကြောင်းကို မသိနိုင်ပါ။ ရောဂါလက္ခဏာရှိသူများသည် အချိန်မီ မဖော်ထုတ်နိုင်ပါ။ လူနာသုံးပုံတစ်ပုံသည် ရောဂါရှာဖွေရန် ငါးနှစ်ကြာပြီး အချို့မှာ ရှစ်နှစ်ကျော်ကြာသည်။ ရောဂါရှာဖွေတွေ့ရှိမှု နှောင့်နှေးခြင်းသည် မျိုးပွားမှု၊ ဘဝအရည်အသွေးနှင့် ငွေကြေးချမ်းသာမှုတို့ကို ဆိုးရွားစွာ ထိခိုက်စေနိုင်ပြီး အရည်အသွေးဆိုင်ရာ လေ့လာမှုတစ်ခုတွင် ရောဂါလက္ခဏာရှိသော အသားမျှင်ရှိသော လူနာများ၏ 95 ရာခိုင်နှုန်းသည် စိတ်ဓာတ်ကျခြင်း၊ စိုးရိမ်ပူပန်ခြင်း၊ ဒေါသနှင့် ခန္ဓာကိုယ်ရုပ်ပုံသဏ္ဍာန် ပူပန်ခြင်းအပါအဝင် စိတ်ပိုင်းဆိုင်ရာ နောက်ဆက်တွဲဆိုးကျိုးများကို ဖော်ပြခဲ့သည်။ ဓမ္မတာလာခြင်းနှင့်ဆက်စပ်နေသော အမည်းစက်နှင့် အရှက်တရားတို့သည် ဤနယ်ပယ်ရှိ ဆွေးနွေးမှု၊ သုတေသနပြုမှု၊ လှုံ့ဆော်မှုနှင့် ဆန်းသစ်တီထွင်မှုကို ဟန့်တားစေသည်။ အာထရာဆောင်းဖြင့် fibroids ရောဂါရှာဖွေတွေ့ရှိသောလူနာများတွင်၊ 50% မှ 72% တို့သည် fibroids ရှိသည်ကိုယခင်ကမသိခဲ့ကြသောကြောင့်ဤအဖြစ်များသောရောဂါ၏အကဲဖြတ်မှုတွင် ultrasound ကိုပိုမိုကျယ်ပြန့်စွာအသုံးပြုကြောင်းအကြံပြုသည်။
သားအိမ်အကြောပြတ်ခြင်းဖြစ်ပွားမှုသည် အသက်ကြီးလာသည်နှင့်အမျှ သွေးဆုံးချိန်အထိ တိုးလာပြီး လူဖြူထက် လူမည်းများတွင် ပိုများသည်။ လူမည်းများမဟုတ်သော အခြားလူများနှင့် နှိုင်းယှဉ်ပါက လူမည်းများသည် ငယ်ရွယ်စဉ်တွင် သားအိမ်အကြောများ ပေါက်ဖွားလာကာ ရောဂါလက္ခဏာများ တိုးပွားနိုင်ခြေ မြင့်မားပြီး အလုံးစုံ ရောဂါဝန်ထုပ်ဝန်ပိုး ပိုမြင့်မားသည်။ ကော့ကေးဆပ်များနှင့် နှိုင်းယှဉ်ပါက လူမည်းများသည် ဖျားနာပြီး သားအိမ်ထုတ်ခြင်း နှင့် myomectomy ခံယူရန် အလားအလာ ပိုများသည်။ ထို့အပြင်၊ လူမည်းများသည် သားအိမ်ခွဲစိတ်မှုခံယူရန် ဖြစ်နိုင်ခြေကို ရှောင်ရှားရန်အတွက် ထိုးဖောက်မဟုတ်သော ကုသမှုကို ရွေးချယ်ရန်နှင့် ခွဲစိတ်ကုသမှုခံယူရန် ညွှန်းဆိုမှုများကို ရှောင်ရှားရန် လူဖြူများထက် ပိုများသည်။
သားအိမ်အကြောပြတ်ရာများကို တင်ပါးဆုံတွင်း အာထရာဆောင်းဖြင့် တိုက်ရိုက်စစ်ဆေးနိုင်သော်လည်း မည်သူကို စစ်ဆေးရန် ဆုံးဖြတ်ရန်မှာ မလွယ်ကူကြောင်း၊ လူနာ၏ အသားမျှင်များ ကြီးနေပါက သို့မဟုတ် ရောဂါလက္ခဏာများ ပေါ်လာပြီးနောက် လက်ရှိတွင် စစ်ဆေးခြင်းများ ပြုလုပ်လေ့ရှိပါသည်။ သားအိမ်အကြောများ နှင့်ဆက်စပ်သော လက္ခဏာများသည် မျိုးဥထွက်ပုံမမှန်ခြင်း၊ adenomyopathy၊ ဒုတိယ dysmenorrhea နှင့် အစာခြေစနစ်ဆိုင်ရာ လက္ခဏာများနှင့် ထပ်နေနိုင်သည်။
sarcomas နှင့် fibroids နှစ်ခုစလုံးသည် myometric အစုလိုက်အပြုံလိုက်အဖြစ်ရှိနေကြပြီး ပုံမှန်မဟုတ်သောသားအိမ်သွေးထွက်ခြင်းကြောင့် အတူပါလာသောကြောင့်၊ ၎င်းတို့၏ဆွေမျိုးရှားပါးသော်လည်း သားအိမ်ဆာကိုမာများလွတ်သွားနိုင်သည် (ပုံမှန်မဟုတ်သောသားအိမ်သွေးထွက်ခြင်းကြောင့် 770 မှ 10,000 တွင် 1 ယောက်)။ သားအိမ်ခွဲစိတ်ကုသခြင်းနှုန်း တိုးလာခြင်းနှင့် သားအိမ်ပြင်ပတွင် ပျံ့နှံ့သွားသော သားအိမ်ဆာကိုမာများ အားနည်းခြင်းကြောင့် လူနာများ သားအိမ်ပြင်ပတွင် ပျံ့နှံ့သွားသော မလိုအပ်ဘဲ နောက်ဆက်တွဲပြဿနာများ ဖြစ်နိုင်ခြေကို မလိုအပ်ဘဲ ရောဂါရှာဖွေတွေ့ရှိခြင်းဆိုင်ရာ စိုးရိမ်ပူပန်မှုများကြောင့် သားအိမ်ခွဲစိတ်ကုသခြင်းနှုန်း တိုးလာစေသည်။
ရောဂါရှာဖွေခြင်းနှင့် အကဲဖြတ်ခြင်း။
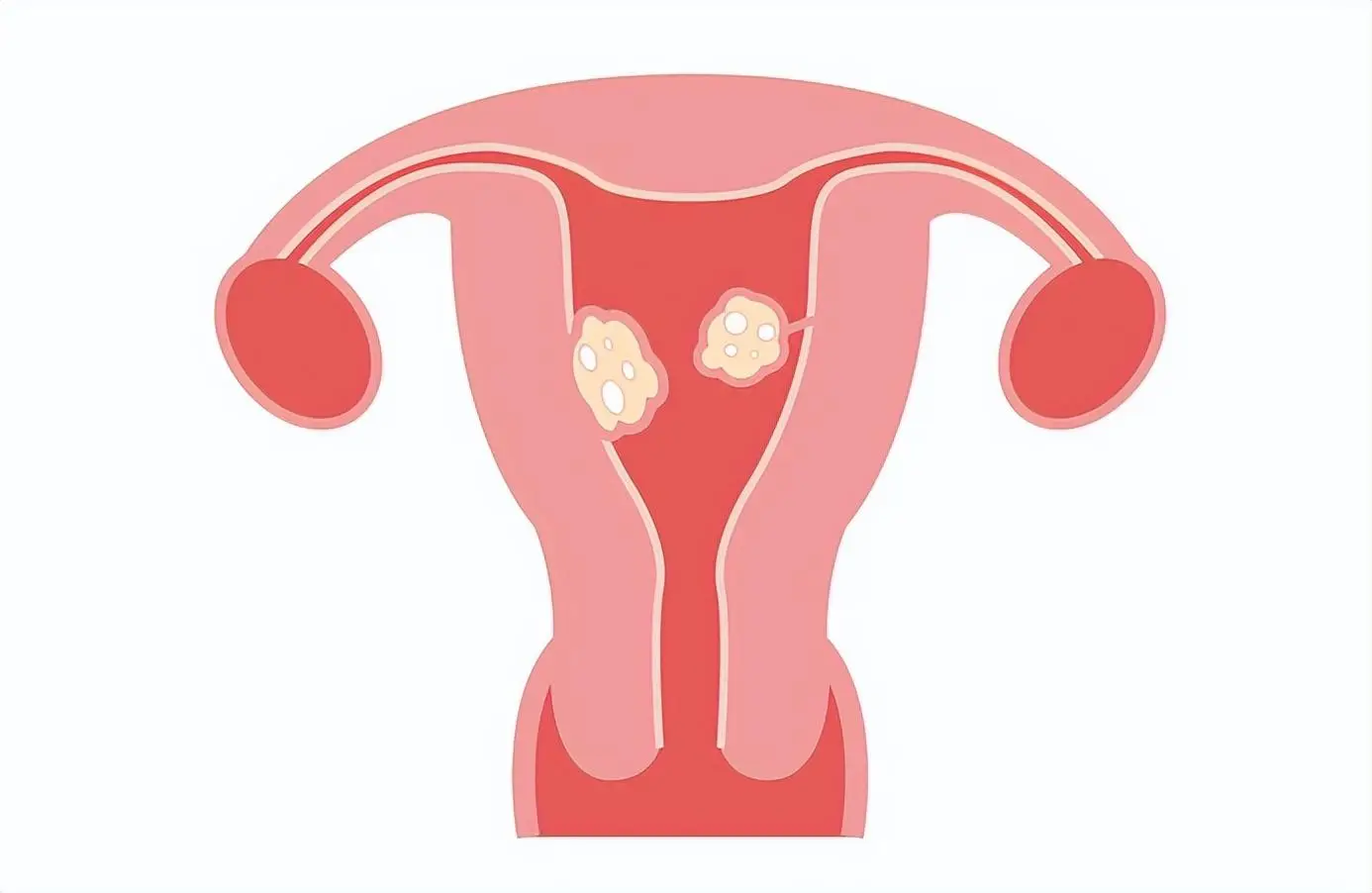
သားအိမ်အကြောဆိုင်ရာရောဂါရှာဖွေရန်အသုံးပြုသည့် အမျိုးမျိုးသောပုံရိပ်ဖော်နည်းများအနက် ထုထည်၊ တည်နေရာနှင့် သားအိမ်အကြောအဆစ်အရေအတွက်တို့ကို ပံ့ပိုးပေးသောကြောင့် တင်ပါးဆုံတွင်းအကြောဆိုင်ရာ အာထရာဆောင်းသည် ကုန်ကျစရိတ်အသက်သာဆုံးနည်းလမ်းဖြစ်သည်။ ပြင်ပလူနာ တင်ပါးဆုံတွင်း အာထရာဆောင်းရိုက်ခြင်းအား ပုံမှန်မဟုတ်သော သားအိမ်သွေးထွက်ခြင်း၊ စစ်ဆေးနေစဉ်အတွင်း ထင်ထင်ရှားရှား တင်ပါးဆုံတွင်းထုထည်နှင့် တင်ပါးဆုံတွင်း ဖိအားနှင့် ဝမ်းဗိုက်ဓာတ်ငွေ့များ အပါအဝင် သားအိမ်ကြီးထွားခြင်းနှင့် ဆက်စပ်သော လက္ခဏာများကို အကဲဖြတ်ရန်အတွက်လည်း အသုံးပြုနိုင်ပါသည်။ သားအိမ်ထုထည် 375 mL ကျော်လွန်ပါက သို့မဟုတ် fibroids အရေအတွက် 4 ထက်ကျော်လွန်ပါက (ပုံမှန်အားဖြင့်) အာထရာဆောင်း၏ ကြည်လင်ပြတ်သားမှုကို ကန့်သတ်ထားသည်။ သံလိုက်ပဲ့တင်ရိုက်ခတ်မှုပုံရိပ်ဖော်ခြင်းသည် သားအိမ်ဆာကိုမာဟုသံသယရှိသည့်အခါနှင့် သားအိမ်ခွဲစိတ်ကုသခြင်းအတွက် အစားထိုးရွေးချယ်ရန်စီစဉ်သည့်အခါတွင်၊ ယင်းအခြေအနေတွင် သားအိမ်ထုထည်၊ ပုံရိပ်ဖော်နိုင်စွမ်းနှင့် တည်နေရာအကြောင်း တိကျသောအချက်အလက်များသည် ကုသမှုရလဒ်များအတွက် အရေးကြီးသည် (ပုံ 1)။ Submucosal fibroids သို့မဟုတ် အခြား endometrial lesions များကို သံသယရှိပါက၊ ဆားရည်ထည့်ခြင်း အာထရာဆောင်း သို့မဟုတ် hysteroscopy သည် အထောက်အကူဖြစ်နိုင်ပါသည်။ ကွန်ပြူတာဓာတ်မှန်ရိုက်ခြင်းသည် သားအိမ်အကြောများ ပြတ်သားမှုနှင့် တစ်သျှူးလေယာဉ်ကို မြင်ယောင်နိုင်မှု အားနည်းသောကြောင့် ရောဂါရှာဖွေရာတွင် အသုံးမဝင်ပါ။
2011 ခုနှစ်တွင် International Federation of Obstetrics and Gynecology သည် သားအိမ်အကြောဆိုင်ရာ အမျိုးအစားခွဲခြင်းစနစ်တစ်ခုကို ထုတ်ဝေခဲ့ပြီး သားအိမ်အတွင်းပိုင်းနှင့် serous membrane မျက်နှာပြင်နှင့် ဆက်စပ်သော အဟောင်းအသုံးအနှုန်းများထက်၊ သားအိမ်အတွင်းပိုင်းနှင့် serous အမြှေးပါးများ၏ တည်နေရာကို ပိုမိုကောင်းမွန်စွာဖော်ပြရန် ရည်ရွယ်ချက်ဖြင့် သားအိမ်အတွင်းသားအမြှေးပါးများ အမျိုးအစားခွဲခြင်းစနစ်အား ထုတ်ဝေခဲ့ပြီး၊ ထို့ကြောင့် ရရှိနိုင်သော ကုသမှုဇယား ၃ အပြည့်အစုံဖြင့် ပိုမိုရှင်းလင်းသော ဆက်သွယ်မှုနှင့် ချိတ်ဆက်မှုအစီအစဉ်ရေးဆွဲခြင်းတို့ကို ခွင့်ပြုပေးပါသည်။ ဤဆောင်းပါးကို NEJM.org )။ အမျိုးအစား ခွဲခြားခြင်းစနစ်သည် အမျိုးအစား 0 မှ 8 ဖြစ်ပြီး၊ fibroid သည် endometrium နှင့် ပိုမိုနီးကပ်ကြောင်း ညွှန်ပြသော သေးငယ်သော နံပါတ်တစ်ခုဖြစ်သည်။ ရောစပ်ထားသော သားအိမ်အကြောများကို တုံးတိုဖြင့် ပိုင်းခြားထားသော နံပါတ်နှစ်ခုဖြင့် ကိုယ်စားပြုသည်။ ပထမနံပါတ်သည် fibroid နှင့် endometrium အကြားဆက်စပ်မှုကိုညွှန်ပြပြီးဒုတိယနံပါတ်သည် fibroid နှင့် serous အမြှေးပါးကြားဆက်ဆံရေးကိုညွှန်ပြသည်။ ဤသားအိမ်အကြောများ အမျိုးအစားခွဲခြင်းစနစ်သည် ဆေးခန်းများအား နောက်ထပ် ရောဂါရှာဖွေခြင်းနှင့် ကုသမှုကို ပစ်မှတ်ထားရန် ကူညီပေးပြီး ဆက်သွယ်ရေးကို တိုးတက်စေသည်။
ကုသမှု
myoma-ဆက်စပ်သော menorrhagia ကုသမှုအတွက် နည်းစနစ်အများစုတွင်၊ သန္ဓေတားဆေးဟော်မုန်းများဖြင့် menorrhagia ကို ထိန်းချုပ်ခြင်းသည် ပထမအဆင့်ဖြစ်သည်။ ရာသီလာစဉ်အတွင်းသုံးသော nonsteroidal ရောင်ရမ်းမှုဆန့်ကျင်ဆေးများနှင့် tranatemocyclic acid ကို menorrhagia လျှော့ချရန်အတွက်လည်းအသုံးပြုနိုင်သည်၊ သို့သော် idiopathic menorrhagia အတွက်ဤဆေးဝါးများ၏ထိရောက်မှုအပေါ်သက်သေအထောက်အထားများပိုမိုရှိကြောင်းနှင့်ရောဂါအပေါ်လက်တွေ့စမ်းသပ်မှုများသည်အများအားဖြင့်ကြီးမားသောသို့မဟုတ် submucosal fibroids လူနာများကိုမပါဝင်ပါ။ Long-acting gonadotropin-releasing hormone (GnRH) agonists များကို လူနာများ၏ 90% နီးပါးတွင် amenorrhea ဖြစ်စေနိုင်ပြီး သားအိမ်အတွင်းသားအိမ်ထုထည်ကို 30% မှ 60% ထိ လျှော့ချပေးနိုင်သော သားအိမ်အကြောပြတ်ခြင်းများ၏ အကြိုကာလတိုကုသမှုအတွက် အတည်ပြုထားသည်။ သို့သော်၊ ဤဆေးများသည် အရိုးဆုံးရှုံးမှုနှင့် ရင်ပူခြင်းအပါအဝင် hypogonadal ရောဂါလက္ခဏာများ ဖြစ်ပွားမှုနှင့် ဆက်စပ်နေသည်။ ၎င်းတို့သည် လူနာအများစုတွင် “စတီးရွိုက်မီးတောက်များ” ကိုဖြစ်စေပြီး ခန္ဓာကိုယ်အတွင်း သိုလှောင်ထားသော gonadotropins များကို ထုတ်လွှတ်ကာ အီစထရိုဂျင်ပမာဏများ လျင်မြန်စွာကျဆင်းသွားသောအခါတွင် လေးလံသောအချိန်များကို ဖြစ်ပေါ်စေသည်။
သားအိမ်အကြောပြတ်ခြင်းများကိုကုသရန်အတွက် ခံတွင်း GnRH ဆန့်ကျင်ဘက်ပေါင်းစပ်ကုထုံးကို အသုံးပြုခြင်းသည် ကြီးမားသောတိုးတက်မှုဖြစ်သည်။ အမေရိကတွင်အတည်ပြုထားသောဆေးဝါးများသည် ပါးစပ် GnRH ဆန့်ကျင်ဘက် (elagolix သို့မဟုတ် relugolix) ကို estradiol နှင့် progesterone ပါသော ဆေးတောင့်တစ်ခုတွင် ပေါင်းစပ်ထားပြီး သားအိမ်စတီရွိုက်ထုတ်လုပ်မှုကို လျင်မြန်စွာ ဟန့်တားပေးသော (စတီရွိုက်မဖြစ်စေသော) နှင့် estradiol နှင့် progesterone ဆေးများကို အစောပိုင်း follicular အဆင့်နှင့် နှိုင်းယှဉ်နိုင်သော စနစ်ကျသောအဆင့်များဖြစ်သည်။ ဥရောပသမဂ္ဂတွင် အတည်ပြုပြီးသော ဆေးဝါးတစ်မျိုး (linzagolix) တွင် ဆေးနှစ်မျိုးပါရှိသည်- တစ်စိတ်တစ်ပိုင်း hypothalamic လုပ်ဆောင်မှုကို ဟန့်တားသောဆေးနှင့် elagolix နှင့် relugolix အတွက် အတည်ပြုထားသော ဆေးများနှင့် ဆင်တူသော hypothalamic လုပ်ဆောင်မှုကို လုံးဝဟန့်တားသော ဆေးတစ်မျိုး။ ဆေးဝါးတစ်ခုစီသည် အီစထရိုဂျင်နှင့် ပရိုဂျက်စတီရုန်းများ မပါရှိဘဲ ပြင်ဆင်မှုတွင် ရရှိနိုင်သည်။ exogenous gonadal steroids များကို မသုံးလိုသော လူနာများအတွက်၊ gonadal steroids (estrogen နှင့် progesterone) ပေါင်းထည့်ခြင်းမရှိဘဲ ပမာဏနည်းသော linzagolix ဖော်မြူလာသည် exogenous ဟော်မုန်းများပါရှိသော ပေါင်းစပ်ဖော်မြူလာကဲ့သို့ တူညီသောအကျိုးသက်ရောက်မှုကို ရရှိနိုင်သည်။ ပေါင်းစပ်ကုထုံး သို့မဟုတ် hypothalamic လုပ်ဆောင်မှုကို တစ်စိတ်တစ်ပိုင်း ဟန့်တားသော ကုထုံးသည် ဆေးအပြည့်ထိုးထားသော GnRH ဆန့်ကျင်ဘက် monotherapy နှင့် နှိုင်းယှဉ်နိုင်သော အကျိုးသက်ရောက်မှုများဖြင့် လက္ခဏာများကို သက်သာစေနိုင်သော်လည်း ဘေးထွက်ဆိုးကျိုးနည်းသည်။ High-dose monotherapy ၏အားသာချက်တစ်ခုမှာ GnRH agonists များ၏အကျိုးသက်ရောက်မှုနှင့်ဆင်တူသော်လည်း hypogonadal လက္ခဏာများပိုမိုနှင့်အတူသားအိမ်၏အရွယ်အစားကိုပိုမိုထိရောက်စွာလျှော့ချနိုင်သောကြောင့်ဖြစ်သည်။
လက်တွေ့စမ်းသပ်မှုဒေတာများအရ ပါးစပ် GnRH ဆန့်ကျင်ဖက်ပေါင်းစပ်မှုသည် menorrhagia (50% မှ 75% လျှော့ချရန်)၊ နာကျင်မှု (40% မှ 50% လျော့ချခြင်း) နှင့် သားအိမ်ကျယ်ခြင်းနှင့်ဆက်စပ်သော လက္ခဏာများပြသပြီး သားအိမ်ထုထည်ကို အနည်းငယ်လျှော့ချပေးသည် (ခန့်မှန်းခြေအားဖြင့် 10% လျော့ချပေးသည်) တွင် ပါဝင်သူများ၏ဘေးထွက်ဆိုးကျိုးများ (<2) ပျို့အန်ခြင်း၊ ခေါင်းပူခြင်းနှင့် ခေါင်းကိုက်ခြင်းအတွေ့အကြုံ (<2)။ ခံတွင်း GnRH ဆန့်ကျင်ဖက်ပေါင်းစပ်ကုထုံး၏ ထိရောက်မှုသည် myomatosis (အရွယ်အစား၊ နံပါတ် သို့မဟုတ် တည်နေရာ)၊ adenomyosis ၏ နောက်ဆက်တွဲဖြစ်မှု၊ သို့မဟုတ် ခွဲစိတ်ကုထုံးကို ကန့်သတ်သည့် အခြားအချက်များနှင့် ကင်းကွာပါသည်။ ပါးစပ် GnRH ဆန့်ကျင်ဘက်ပေါင်းစပ်မှုကို လောလောဆယ်တွင် အမေရိကန်ပြည်ထောင်စုတွင် ၂၄ လနှင့် ဥရောပသမဂ္ဂတွင် အကန့်အသတ်မရှိ အသုံးပြုရန်အတွက် အတည်ပြုထားသည်။ သို့သော်လည်း ဤဆေးများသည် လူများစွာအတွက် ရေရှည်သုံးစွဲမှုကို ကန့်သတ်ထားသည့် သန္ဓေတားဆေးအာနိသင်ရှိကြောင်း မပြသခဲ့ပါ။ relugolix ပေါင်းစပ်ကုထုံး၏ သန္ဓေတားဆေးအကျိုးသက်ရောက်မှုကို အကဲဖြတ်သည့် ဆေးခန်းများတွင် စမ်းသပ်မှုများ ဆက်လက်လုပ်ဆောင်နေပါသည် (ClinicalTrials.gov တွင် မှတ်ပုံတင်နံပါတ် NCT04756037)။
နိုင်ငံများစွာတွင်၊ ရွေးချယ်ထားသော progesterone receptor modulators များသည် ဆေးဝါးဆိုင်ရာ စီမံအုပ်ချုပ်မှုတစ်ခုဖြစ်သည်။ သို့သော် ရှားပါးသော်လည်း ပြင်းထန်သော အသည်းအဆိပ်သင့်မှုနှင့်ပတ်သက်၍ စိုးရိမ်မှုများသည် ထိုဆေးများ၏လက်ခံမှုနှင့်ရရှိနိုင်မှုကို ကန့်သတ်ထားသည်။ Uterine fibroids ကုသမှုအတွက် ရွေးချယ်ထားသော progesterone receptor modulators များကို အမေရိကန်တွင် အတည်ပြုထားခြင်းမရှိပါ။
သားအိမ်ခွဲစိတ်ခြင်း။
သားအိမ်အတွင်းပိုင်းဖြတ်ခြင်းအား သမိုင်းကြောင်းအရ သားအိမ်အကြောပြတ်ခြင်းအတွက် အစွန်းရောက်ကုသမှုဟု ယူဆခဲ့သော်လည်း၊ သင့်လျော်သောအစားထိုးကုထုံးများ၏ ရလဒ်အသစ်များမှ ၎င်းတို့သည် ထိန်းချုပ်ထားသောအချိန်အတိုင်းအတာတစ်ခုအတွင်း နည်းလမ်းများစွာဖြင့် သားအိမ်ခွဲစိတ်ကုသမှုနှင့် ဆင်တူနိုင်သည်ဟု အကြံပြုထားသည်။ သားအိမ်ခွဲစိတ်ကုသခြင်း၏ အားနည်းချက်များသည် အခြားအစားထိုးကုထုံးများနှင့် နှိုင်းယှဉ်ပါက perioperative risks နှင့် salpingectomy (လုပ်ငန်းစဉ်၏တစ်စိတ်တစ်ပိုင်းဖြစ်လျှင်) ပါဝင်သည်။ ရာစုနှစ်များမတိုင်မီတွင် သားအိမ်ခွဲစိတ်မှုနှင့်အတူ သားဥအိမ်နှစ်ခုလုံးကို ဖယ်ထုတ်ခြင်းသည် သာမန်လုပ်ထုံးလုပ်နည်းတစ်ခုဖြစ်ပြီး 2000 ခုနှစ်အစောပိုင်းတွင် မျိုးဥအိမ်နှစ်ခုလုံးကို ဖယ်ရှားခြင်းသည် သေဆုံးနိုင်ခြေ တိုးမြင့်လာခြင်း၊ နှလုံးသွေးကြောဆိုင်ရာရောဂါ၊ dementia နှင့် အခြားသောရောဂါများနှင့် နှိုင်းယှဉ်ပါက သားအိမ်ခွဲစိတ်ကုသမှုခံယူခြင်းနှင့် သားဥအိမ်ထိန်းသိမ်းခြင်းတို့နှင့် နှိုင်းယှဉ်ပြသခဲ့သည်။ ထိုအချိန်မှစ၍ သားအိမ်ခွဲစိတ်မှုနှုန်းသည် ကျဆင်းလာသော်လည်း သားအိမ်ခွဲစိတ်မှုနှုန်းသည် ကျဆင်းလာခဲ့သည်။
သားဥအိမ်နှစ်ခုလုံးကို ထိန်းသိမ်းထားသော်လည်း သားအိမ်ခွဲစိတ်ပြီးနောက် နှလုံးသွေးကြောဆိုင်ရာရောဂါ၊ စိုးရိမ်စိတ်၊ စိတ်ဓာတ်ကျခြင်းနှင့် သေဆုံးနိုင်ခြေ အလွန်များပြားကြောင်း လေ့လာမှုများစွာက ပြသခဲ့သည်။ သားအိမ်ခွဲစိတ်ပြီးချိန်တွင် အသက် ≤ 35 နှစ်ရှိ လူနာများသည် အန္တရာယ်အများဆုံးဖြစ်သည်။ အဆိုပါလူနာများထဲတွင် သွေးကြောကျဉ်းရောဂါ (အငြင်းပွားသူများအတွက် ချိန်ညှိပြီးနောက်) နှင့် နှလုံးသွေးကြောဆိုင်ရာရောဂါဖြစ်နိုင်ချေသည် သားအိမ်ခွဲစိတ်ကုသမှုခံယူသော အမျိုးသမီးများတွင် 2.5 ဆ ပိုများပြီး ပျမ်းမျှနောက်ဆက်တွဲ 22 နှစ်တာကာလအတွင်း သားအိမ်ခွဲစိတ်မှုမခံယူသော အမျိုးသမီးများတွင် 4.6 ဆ ပိုများသည်။ အသက် 40 မတိုင်မီ သားအိမ်ခွဲစိတ်ကုသမှု ခံယူပြီး သားဥအိမ် ထိန်းထားသော အမျိုးသမီးများသည် သားအိမ်ခွဲစိတ်မှု မပြုလုပ်ရသေးသော အမျိုးသမီးများထက် သေဆုံးနိုင်ခြေ 8 မှ 29 ရာခိုင်နှုန်း ပိုများသည်။ သို့သော် သားအိမ်ခွဲစိတ်မှု ခံယူထားသော လူနာများတွင် သားအိမ်ခွဲစိတ်မှု မပြုလုပ်ရသေးသော အမျိုးသမီးများထက် အဝလွန်ခြင်း၊ သွေးတွင်းဆီများခြင်း၊ သို့မဟုတ် ခွဲစိတ်မှု ရာဇဝင် ကဲ့သို့သော ရောဂါများ ပိုများပြီး အဆိုပါ လေ့လာမှုများသည် စူးစမ်းလေ့လာမှုများ ဖြစ်သောကြောင့် အကြောင်းရင်းနှင့် အကျိုးသက်ရောက်မှုကို အတည်မပြုနိုင်ပေ။ လေ့လာမှုများက ဤမွေးရာပါအန္တရာယ်များကို ထိန်းချုပ်ထားသော်လည်း၊ တိုင်းတာမရနိုင်သော ရှုပ်ထွေးသည့်အချက်များ ရှိသေးသည်။ သားအိမ်အတွင်းသားပေါက်နေသောလူနာများစွာသည် ထိုးဖောက်ဝင်ရောက်မှုနည်းသောကြောင့် ဤအန္တရာယ်များကို သားအိမ်ခွဲစိတ်ကုသရန်စဉ်းစားနေသည့်လူနာများအား ရှင်းပြသင့်သည်။
လောလောဆယ် သားအိမ်အကြောပြတ်ခြင်းအတွက် အဓိက သို့မဟုတ် ဒုတိယကာကွယ်နည်းဗျူဟာများ မရှိပါ။ ကူးစက်ရောဂါဆိုင်ရာ လေ့လာမှုများအရ သားအိမ်အကြောပြတ်ခြင်း ဖြစ်နိုင်ခြေ လျော့နည်းစေသည့် အကြောင်းအရင်းများစွာကို တွေ့ရှိခဲ့သည်၊ အသီးအနှံများနှင့် ဟင်းသီးဟင်းရွက်များကို များများစားခြင်းနှင့် အနီရောင်အသားများကို လျှော့စားခြင်း အပါအဝင်၊ လေ့ကျင့်ခန်းပုံမှန်လုပ်; သင်၏အလေးချိန်ကိုထိန်းချုပ်; ပုံမှန်ဗီတာမင် D ပမာဏ; အောင်မြင်သောအသက်မွေးခြင်း; ခံတွင်းပဋိသန္ဓေတားဆေးများအသုံးပြုခြင်း၊ နှင့်ကြာရှည်စွာသရုပ်ဆောင် progesterone ကြိုတင်ပြင်ဆင်မှုများ။ ဤအချက်များအား ပြုပြင်မွမ်းမံခြင်းသည် အန္တရာယ်ကို လျှော့ချနိုင်သည်ဆိုသည်ကို ဆုံးဖြတ်ရန် ကျပန်းထိန်းချုပ်ထားသော စမ်းသပ်မှုများ လိုအပ်ပါသည်။ နောက်ဆုံးတွင်၊ လေ့လာမှုအရ စိတ်ဖိစီးမှုနှင့် လူမျိုးရေးခွဲခြားမှုသည် သားအိမ်အကြောအဆစ်များနှင့်ပတ်သက်လာသောအခါတွင်ရှိသော ကျန်းမာရေးမမျှတမှုတွင် အခန်းကဏ္ဍတစ်ခုမှ ပါဝင်နိုင်သည်ဟု အကြံပြုထားသည်။
စာတိုက်အချိန်- နိုဝင်ဘာ-၀၉-၂၀၂၄