ဆဲလ်ငယ်မဟုတ်သော အဆုတ်ကင်ဆာ (NSCLC) သည် အဆုတ်ကင်ဆာစုစုပေါင်း၏ 80% မှ 85% ခန့်ရှိပြီး ခွဲစိတ်ပြုပြင်ခြင်းသည် NSCLC ၏အစောပိုင်းအစွန်းရောက်ကုသမှုအတွက် အထိရောက်ဆုံးနည်းလမ်းဖြစ်သည်။ သို့သော်၊ ပြန်ဖြစ်နှုန်း ၁၅% လျော့ချပြီး ခွဲစိတ်ကုသပြီးနောက် ၅ နှစ်ကြာ ရှင်သန်မှုတွင် ၅% တိုးတက်မှုဖြင့်၊ ကြီးမားသော ကုသမှုဆိုင်ရာ လိုအပ်ချက်များ ရှိနေပါသည်။
NSCLC အတွက် Perioperative immunotherapy သည် မကြာသေးမီနှစ်များအတွင်း သုတေသနဟော့စပေါ့အသစ်တစ်ခုဖြစ်ပြီး အဆင့် 3 ကျပန်းထိန်းချုပ်ထားသောစမ်းသပ်မှုများ၏ရလဒ်များသည် perioperative immunotherapy ၏အရေးကြီးသောအနေအထားကိုတည်ဆောက်ထားသည်။
အစောပိုင်းနှစ်များအတွင်း သေးငယ်သောဆဲလ်မဟုတ်သော အဆုတ်ကင်ဆာ (NSCLC) ကို လုပ်ဆောင်နိုင်သော လူနာများအတွက် ခုခံအားကုထုံးသည် သိသိသာသာ တိုးတက်မှုရရှိခဲ့ပြီး ဤကုသမှုနည်းဗျူဟာသည် လူနာများ၏ အသက်ရှင်သန်မှုကို တိုးမြင့်စေရုံသာမက ဘဝအရည်အသွေးကို မြှင့်တင်ပေးကာ ရိုးရာခွဲစိတ်မှုတွင် ထိရောက်သော ဖြည့်စွက်အားဖြည့်ပေးပါသည်။
ခုခံအားကုထုံးကို စီမံသည့်အခါပေါ်မူတည်၍ လုပ်ဆောင်နိုင်သော အစောပိုင်းအဆင့် NSCLC ကုသမှုတွင် ခုခံအားကုထုံး၏ အဓိကပုံစံသုံးမျိုးရှိပါသည်။
1. Neoadjuvant immunotherapy တစ်ခုတည်း- အကျိတ်အရွယ်အစားကို လျှော့ချရန်နှင့် ပြန်ဖြစ်နိုင်ခြေကို လျှော့ချရန် ခွဲစိတ်မှုမတိုင်မီ ခုခံအားကုထုံးကို လုပ်ဆောင်သည်။ CheckMate 816 လေ့လာမှု [1] သည် ဓာတုကုထုံးနှင့် ပေါင်းစပ် ခုခံအားကုထုံးသည် ဓာတုကုထုံးတစ်ခုတည်းနှင့် နှိုင်းယှဉ်ပါက neoadjuvant အဆင့်တွင် အဖြစ်အပျက်ကင်းစင်သော ရှင်သန်မှု (EFS) သိသိသာသာ တိုးတက်ကောင်းမွန်ကြောင်း ပြသခဲ့သည်။ ထို့အပြင်၊ neoadjuvant immunotherapy သည် လူနာများ၏ ရောဂါဗေဒ ပြီးပြည့်စုံသော တုံ့ပြန်မှုနှုန်း (pCR) ကို တိုးတက်စေပြီး ပြန်ဖြစ်နှုန်းကိုလည်း လျှော့ချပေးကာ ခွဲစိတ်ပြီးနောက်ပိုင်း ပြန်ဖြစ်နိုင်ခြေကို လျှော့ချပေးနိုင်သည်။
2. Perioperative immunotherapy (neoadjuvant + adjuvant) : ဤပုံစံတွင်၊ ၎င်း၏ antitumor အာနိသင်ကို အမြင့်ဆုံးမြှင့်တင်ရန်နှင့် ခွဲစိတ်ပြီးနောက် အနည်းငယ်မျှသာကျန်ရှိသော ဒဏ်ရာများကို ထပ်မံဖယ်ရှားရန် ခွဲစိတ်မှုမတိုင်မီနှင့် အပြီးတွင် ခုခံအားကုထုံးကို စီမံထားသည်။ ဤကုသမှုပုံစံ၏ အဓိကပန်းတိုင်မှာ neoadjuvant (ခွဲစိတ်ပြီးမီ) နှင့် adjuvant (ခွဲစိတ်ပြီးနောက်) အဆင့်များတွင် immunotherapy ပေါင်းစပ်ခြင်းဖြင့် အကျိတ်လူနာများအတွက် ရေရှည်ရှင်သန်မှုနှင့် ပျောက်ကင်းနှုန်းကို မြှင့်တင်ရန်ဖြစ်သည်။ Keykeynote 671 သည် ဤမော်ဒယ် [2] ၏ ကိုယ်စားလှယ်ဖြစ်သည်။ အပြုသဘောဆောင်သော EFS နှင့် OS အဆုံးမှတ်များပါရှိသော တစ်ခုတည်းသောကျပန်းထိန်းချုပ်ထားသောစမ်းသပ်မှု (RCT) အနေဖြင့်၊ ၎င်းသည် perioperatively reectable stage Ⅱ၊ ⅢA နှင့် ⅢB (N2) NSCLC လူနာများတွင် palizumab နှင့် ဓာတုကုထုံးပေါင်းစပ်ထိရောက်မှုကို အကဲဖြတ်ခဲ့သည်။ ဓာတုကုထုံးတစ်ခုတည်းနှင့် နှိုင်းယှဉ်ပါက pembrolizumab သည် ဓာတုကုထုံးနှင့် ပေါင်းစပ်ထားသော ပျမ်းမျှ EFS ကို 2.5 နှစ်အထိ တိုးစေပြီး ရောဂါပြန်ဖြစ်ခြင်း၊ ပြန်ဖြစ်ခြင်း သို့မဟုတ် သေဆုံးနိုင်ခြေကို 41% လျှော့ချပေးသည်။ KEYNOTE-671 သည် ပြန်လည်ပြုပြင်နိုင်သော NSCLC တွင် အလုံးစုံရှင်သန်ခြင်းအကျိုးခံစားခွင့် (OS) ကိုပြသသည့် ပထမဆုံးကိုယ်ခံအားကုထုံးလေ့လာမှုဖြစ်ပြီး၊ သေဆုံးနိုင်ခြေ 28% လျှော့ချခြင်း (HR, 0.72)၊ လုပ်ဆောင်နိုင်သော အစောပိုင်းအဆင့် NSCLC အတွက် မှတ်တိုင်တစ်ခုဖြစ်သည်။
3. Adjuvant immunotherapy တစ်ခုတည်း- ဤပုံစံတွင် လူနာများသည် ခွဲစိတ်မှုမတိုင်မီ ဆေးဝါးကုသမှုကို မခံယူခဲ့ကြဘဲ ထပ်ဖြစ်နိုင်ခြေမြင့်မားသော လူနာများအတွက် သင့်လျော်သော ခွဲစိတ်မှုအပြီးတွင် ကျန်ရှိသောအကျိတ်များ ပြန်ဖြစ်ခြင်းမှ ကာကွယ်ရန် ခုခံအားဆေးများကို အသုံးပြုခဲ့သည်။ IMpower010 လေ့လာမှုသည် လုံးဝပြန်လည်ပြုပြင်ထားသော အဆင့် IB မှ IIIA (AJCC 7th edition) NSCLC [3] ရှိသော လူနာများတွင် ခွဲစိတ်ကုသမှုခံယူပြီးနောက် ခွဲစိတ်ကုသခြင်းဆိုင်ရာ adjuvant attilizumab ၏ ထိရောက်မှုကို အကဲဖြတ်သည်။ ရလဒ်များသည် PD-L1 အပြုသဘောဆောင်သောလူနာများတွင် အဆင့် ⅱ မှ ⅢA ရှိ ရောဂါကင်းစင်သောရှင်သန်မှု (DFS) တွင် attilizumab နှင့် တွဲဆက်ကုထုံးကို ပြသခဲ့သည်။ ထို့အပြင်၊ KEYNOTE-091/PEARLS လေ့လာမှုသည် အဆင့် IB မှ IIIA NSCLC [4] ရှိသော လုံးဝခွဲစိတ်ထားသောလူနာများတွင် pembrolizumab ၏နောက်ဆက်တွဲကုထုံးအဖြစ် အကျိုးသက်ရောက်မှုကို အကဲဖြတ်ခဲ့သည်။ Pabolizumab သည် အထွေထွေလူဦးရေ (HR, 0.76) တွင် ပျမ်းမျှ DFS သည် Pabolizumab အုပ်စုတွင် 53.6 လနှင့် placebo အုပ်စုတွင် 42 လ ကြာမြင့်သည်။ PD-L1 အကျိတ်အချိုးရမှတ် (TPS) ≥50% ရှိသော လူနာအုပ်စုခွဲတွင် DFS ကို Pabolizumab အုပ်စုတွင် ကြာရှည်ထားသော်လည်း၊ ၎င်းတို့အုပ်စုနှစ်ခုကြားရှိ ကွာခြားချက်မှာ ကိန်းဂဏန်းအတော်လေးသေးငယ်သောကြောင့် နမူနာအရွယ်အစားမှာ သိသာထင်ရှားခြင်းမရှိသည့်အပြင် ပိုမိုကြာရှည်သောနောက်ဆက်တွဲကို အတည်ပြုရန် လိုအပ်ပါသည်။
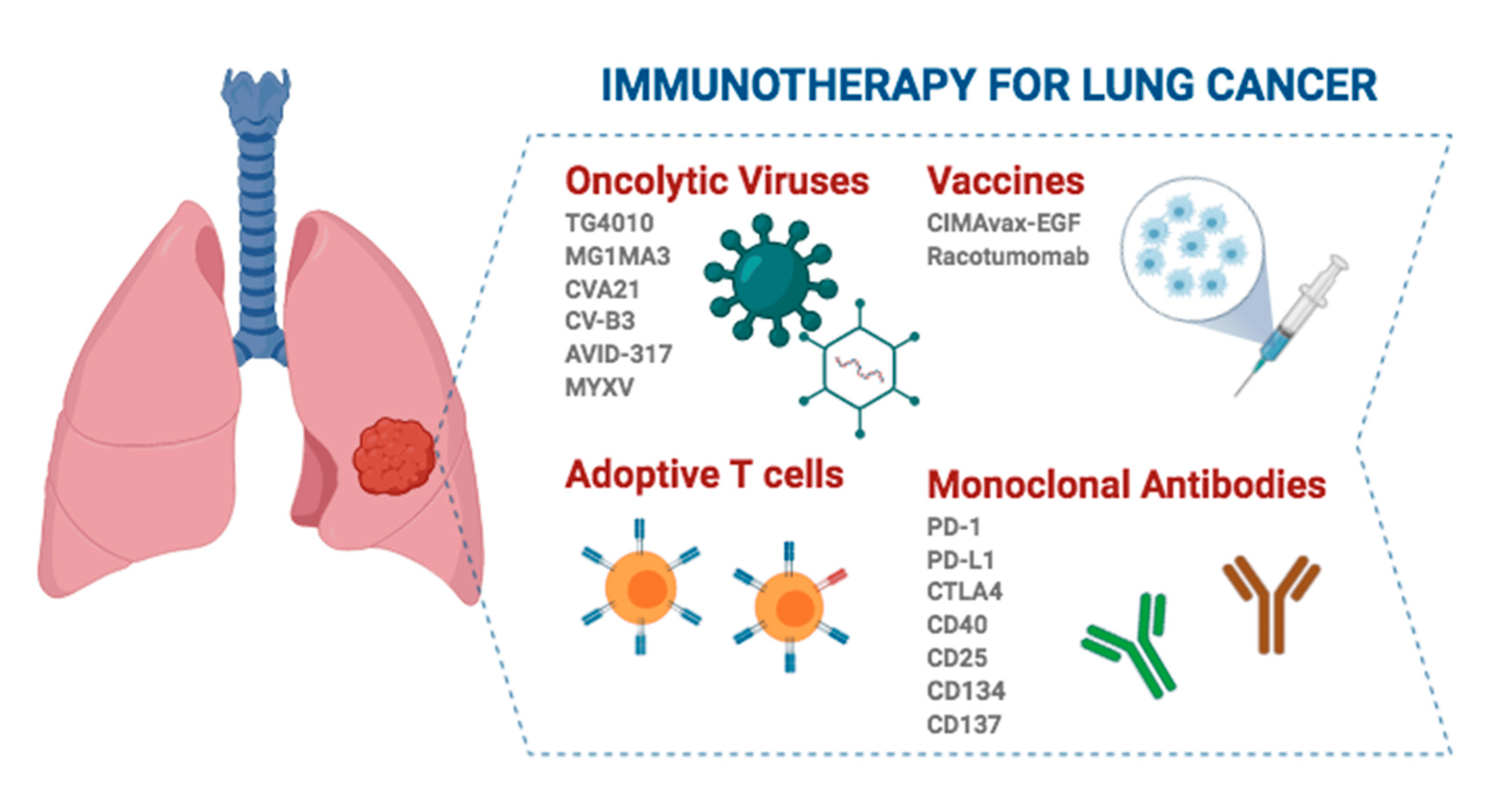
ခုခံအားကုထုံးကို အခြားဆေးဝါးများနှင့် ပေါင်းစပ်ထားခြင်း သို့မဟုတ် ကုသရေးအစီအမံများနှင့် ပေါင်းစပ်မုဒ်အရ၊ neoadjuvant immunotherapy နှင့် adjuvant immunotherapy ပရိုဂရမ်ကို အောက်ပါအဓိကမုဒ်သုံးမျိုးဖြင့် ပိုင်းခြားနိုင်ပါသည်။
1. တစ်ခုတည်းသော ကိုယ်ခံအားကုထုံး- ဤကုထုံးအမျိုးအစားတွင် LCMC3 [5]၊ IMpower010 [3]၊ KEYNOTE-091/PEARLS [4]၊ BR.31 [6] နှင့် ANVIL [7]၊ တစ်ခုတည်းသော ကိုယ်ခံအားကုထုံးဆေးဝါးများကို (အသစ်) ထပ်လောင်းကုထုံးအဖြစ် အသုံးပြုခြင်းဖြင့် လက္ခဏာရပ်များ ပါဝင်သည်။
2. ခုခံအားကုထုံးနှင့် ဓာတုကုထုံးပေါင်းစပ်ခြင်း- ထိုလေ့လာမှုများတွင် KEYNOTE-671 [2]၊ CheckMate 77T [8]၊ AEGEAN [9]၊ RATIONALE-315 [10]၊ Neotorch [11] နှင့် IMpower030 [12] တို့ ပါဝင်သည်။ ဤလေ့လာမှုများသည် perioperative ကာလတွင် immunotherapy နှင့် chemotherapy ပေါင်းစပ်ခြင်း၏သက်ရောက်မှုများကိုကြည့်ရှုခဲ့သည်။
3. အခြားကုသမှုပုံစံများနှင့် ခုခံအားကုထုံးကို ပေါင်းစပ်ခြင်း- (1) အခြားသော ခုခံအားဆေးများနှင့် ပေါင်းစပ်ခြင်း- ဥပမာအားဖြင့်၊ cytotoxic T lymphocyte-ဆက်စပ်သော အန်တီဂျင် 4 (CTLA-4) ကို NEOSTAR စမ်းသပ်မှု [13] တွင် ပေါင်းစပ်ထားပြီး၊ lymphocyte activation gene 3 (LAG-3) ပဋိပစ္စည်းကို NEO-Log-Predictin-1 နှင့် NEO-Predict-in-Lb တွင် ပေါင်းစပ်ထားသည်။ TIGIT ပဋိပစ္စည်းပေါင်းစပ်မှု [15] ကဲ့သို့သော SKYSCRAPER 15 စမ်းသပ်လေ့လာမှုတွင် ITIM ဖွဲ့စည်းတည်ဆောက်ပုံများကို ပေါင်းစပ်ထားပြီး ခုခံအားဆေးများပေါင်းစပ်ခြင်းဖြင့် အကျိတ်ဆန့်ကျင်ရေးအကျိုးသက်ရောက်မှုကို မြှင့်တင်ပေးပါသည်။ (2) ဓာတ်ရောင်ခြည်ကုထုံးနှင့် ပေါင်းစပ်ခြင်း- ဥပမာအားဖြင့်၊ duvaliumab သည် stereotactic radiotherapy (SBRT) နှင့် ပေါင်းစပ်ထားသော NSCLC ၏ အစောပိုင်း NSCLC [16] ၏ ကုထုံးအကျိုးသက်ရောက်မှုကို မြှင့်တင်ရန် ဒီဇိုင်းထုတ်ထားပါသည်။ (3) angiogenic ဆေးဝါးများနှင့် ပေါင်းစပ်ခြင်း- ဥပမာ၊ အရှေ့စွမ်းအင် လေ့လာမှု [17] သည် immunotherapy နှင့် ပေါင်းစပ်ထားသော ramumab ၏ ပေါင်းစပ်အကျိုးသက်ရောက်မှုကို လေ့လာခဲ့သည်။ မျိုးစုံသော ခုခံအားကုထုံးပုံစံများကို စူးစမ်းလေ့လာခြင်းသည် Perioperative period တွင် immunotherapy ၏အသုံးချမှုယန္တရားကို အပြည့်အဝနားမလည်သေးကြောင်းပြသသည်။ immunotherapy တစ်ခုတည်းက perioperative ကုသမှုတွင် ရလဒ်ကောင်းများ ပြသသော်လည်း၊ ဓာတုကုထုံး၊ ဓာတ်ရောင်ခြည်ကုထုံး၊ antiangiogenic ကုထုံးနှင့် CTLA-4၊ LAG-3 နှင့် TIGIT ကဲ့သို့သော အခြားသော ခုခံအားစစ်ဆေးရေးဂိတ်များကို ပေါင်းစပ်ခြင်းဖြင့် သုတေသီများသည် immunotherapy ၏ ထိရောက်မှုကို ပိုမိုမြှင့်တင်ရန် မျှော်လင့်ပါသည်။
အထူးသဖြင့် neoadjuvant immunotherapy တစ်ခုတည်းနှင့် နှိုင်းယှဉ်ပါက perioperative immunotherapy တစ်ခုတည်းအတွက် လုပ်ဆောင်နိုင်သော အစောပိုင်း NSCLC အတွက် အကောင်းဆုံး immunotherapy ၏ အကောင်းဆုံးမုဒ်ကို ကောက်ချက်ချနိုင်ခြင်း မရှိသေးဘဲ၊ နှင့် ထပ်လောင်း adjuvant immunotherapy သည် သိသာထင်ရှားသော နောက်ဆက်တွဲ အကျိုးသက်ရောက်မှုများကို ဆောင်ကြဉ်းပေးနိုင်ခြင်း ရှိ၊မရှိ၊ တိုက်ရိုက် နှိုင်းယှဉ်စမ်းသပ်မှု ရလဒ်များ နည်းပါးနေသေးသည်။
Forde et al ။ ကျပန်းထိန်းချုပ်ထားသော စမ်းသပ်မှုများ၏ အကျိုးသက်ရောက်မှုကို အတုယူရန် စူးစမ်းလေ့လာရေးဆိုင်ရာ သဘောထား ခွဲခြမ်းစိတ်ဖြာမှုကို အသုံးပြုပြီး မတူညီသော လေ့လာမှုလူဦးရေကြားရှိ အခြေခံလူဦးရေနှင့် ရောဂါလက္ခဏာများကို ချိန်ညှိကာ အဆိုပါအချက်များ၏ ရှုပ်ထွေးမှုအကျိုးသက်ရောက်မှုကို လျှော့ချကာ CheckMate 816 [1] နှင့် CheckMate 77T [8] တို့၏ ရလဒ်များကို ပိုမိုနှိုင်းယှဉ်နိုင်သည်။ ပျမ်းမျှနောက်ဆက်တွဲအချိန်သည် 29.5 လ (CheckMate 816) နှင့် 33.3 လ (CheckMate 77T) အသီးသီးဖြစ်ပြီး EFS နှင့် အခြားသော အဓိကထိရောက်မှုအတိုင်းအတာများကို စောင့်ကြည့်လေ့လာရန် လုံလောက်သောနောက်ဆက်တွဲအချိန်ကို ပေးဆောင်သည်။
အလေးချိန်ခွဲခြမ်းစိတ်ဖြာမှုတွင် EFS ၏ HR သည် 0.61 (95% CI, 0.39 မှ 0.97) သည် 0.61 (95% CI, 0.39 မှ 0.97) ဖြစ်ပြီး၊ perioperative nabuliumab ပေါင်းစပ်ဓာတုကုထုံးအုပ်စု (CheckMate 77T မုဒ်) နှင့် နှိုင်းယှဉ်ပါက neoadjuvant nabuliumab ပေါင်းစပ်ကုထုံးအုပ်စု (1M chemotherapy) တွင် ပြန်လည်ဖြစ်ပွားနိုင်ခြေ 39% နည်းပါးကြောင်း အကြံပြုထားသည်။ Perioperative nebuliuzumab နှင့် ဓာတုကုထုံးအဖွဲ့သည် အခြေခံအဆင့်တွင် လူနာအားလုံးအတွက် အနည်းငယ်မျှသော အကျိုးကျေးဇူးကို ပြသခဲ့ပြီး 1% ထက်နည်းသော အကျိတ် PD-L1 ဖော်ပြချက် (ပြန်ဖြစ်နိုင်ခြေ သို့မဟုတ် သေဆုံးနိုင်ခြေ 49% လျော့နည်း) ရှိသော လူနာများတွင် အကျိုးသက်ရောက်မှုကို ပိုမိုသိသာစေသည်။ ထို့အပြင်၊ pCR ကိုအောင်မြင်ရန်ပျက်ကွက်သောလူနာများအတွက်၊ perioperative nabuliumab ပေါင်းစပ်ဓာတုကုထုံးအုပ်စုသည် neoadjuvant nabuliumab ပေါင်းစပ်ဓာတုကုထုံးအုပ်စုထက် EFS (ပြန်ဖြစ်နိုင်ခြေ သို့မဟုတ် သေဆုံးနိုင်ခြေ 35% လျော့ကျစေသည်) ၏အကျိုးကျေးဇူးကိုပြသခဲ့သည်။ ဤရလဒ်များက အထူးသဖြင့် PD-L1 ဖော်ပြမှုနည်းသော လူနာများနှင့် ကနဦးကုသမှုပြီးနောက် အကျိတ်အကြွင်းအကျန်များကို neoadjuvant immunotherapy မော်ဒယ်တစ်ခုတည်းထက် ပိုမိုအကျိုးရှိစေသည်ဟု ဤရလဒ်များက အကြံပြုထားသည်။
သို့သော်၊ အချို့သော သွယ်ဝိုက်သော နှိုင်းယှဉ်ချက်များ (ဥပမာ- မက်တာ-ခွဲခြမ်းစိတ်ဖြာမှု) များသည် neoadjuvant immunotherapy နှင့် perioperative immunotherapy [18] အကြား ရှင်သန်မှုတွင် သိသာထင်ရှားသော ခြားနားမှု မရှိပေ။ လူနာတစ်ဦးချင်းစီ၏အချက်အလက်များအပေါ်အခြေခံ၍ မက်တာ-ခွဲခြမ်းစိတ်ဖြာမှုတစ်ခုတွင် perioperative immunotherapy နှင့် neoadjuvant immunotherapy သည် ခွဲစိတ်နိုင်သောအစောပိုင်းအဆင့် NSCLC [19] လူနာများတွင် pCR နှင့် PCR မဟုတ်သောအုပ်စုခွဲနှစ်ခုစလုံးတွင် EFS တွင် အလားတူရလဒ်များရှိကြောင်း တွေ့ရှိခဲ့သည်။ ထို့အပြင်၊ အထူးသဖြင့် pCR အောင်မြင်ပြီးနောက်လူနာများတွင် adjuvant immunotherapy အဆင့်၏ပံ့ပိုးကူညီမှုသည်ဆေးခန်းတွင်အငြင်းပွားဖွယ်ရာအချက်တစ်ခုအဖြစ်ဆက်လက်တည်ရှိနေသည်။
မကြာသေးမီက၊ US Food and Drug Administration (FDA) Oncology Drugs Advisory Committee မှ ဤကိစ္စကို ဆွေးနွေးခဲ့ပြီး adjuvant immunotherapy ၏ တိကျသော အခန်းကဏ္ဍမှာ မရှင်းလင်းသေးကြောင်း အလေးပေးပြောကြားခဲ့ပါသည်။ [20] ဆွေးနွေးခဲ့သည်မှာ- (၁) ကုသမှုအဆင့်တစ်ခုစီ၏ အကျိုးသက်ရောက်မှုကို ခွဲခြားရန်ခက်ခဲသည်- perioperative program တွင် အဆင့်နှစ်ဆင့်ဖြစ်သော neoadjuvant နှင့် adjuvant ပါ၀င်သောကြောင့် အဆင့်တစ်ခုချင်းစီ၏ အကျိုးသက်ရောက်မှုအတွက် တစ်ဦးချင်းပါဝင်ကူညီမှုကို ဆုံးဖြတ်ရန်ခက်ခဲပြီး မည်သည့်အဆင့်က ပိုအရေးကြီးသည်၊ သို့မဟုတ် အဆင့်နှစ်ခုလုံးကို တပြိုင်နက်လုပ်ဆောင်ရန် လိုအပ်သည်ဆိုသည်ကို ဆုံးဖြတ်ရန်ခက်ခဲသည်။ (၂) ကုသမှုလွန်ကဲခြင်း ဖြစ်နိုင်ခြေ- immunotherapy သည် ကုသမှုအဆင့် နှစ်ခုစလုံးတွင် ပါဝင်နေပါက လူနာများအား ကုသမှုလွန်ကဲစွာ ခံယူနိုင်ပြီး ဘေးထွက်ဆိုးကျိုးများ ဖြစ်နိုင်ခြေ တိုးစေပါသည်။ (၃) တိုးမြှင့်ကုသရေးဝန်ထုပ်ဝန်ပိုး- ကုသရေးအဆင့်တွင် ထပ်လောင်းကုသမှုသည် အထူးသဖြင့် အလုံးစုံထိရောက်မှုအပေါ် မသေချာမရေရာမှုများရှိပါက လူနာများအတွက် ကုသမှုဝန်ထုပ်ဝန်ပိုးပိုမိုမြင့်မားလာစေနိုင်သည်။ အထက်ပါ ဆွေးနွေးငြင်းခုံမှုကို တုံ့ပြန်သည့်အနေဖြင့် ရှင်းလင်းပြတ်သားသော ကောက်ချက်ဆွဲရန်အတွက် အနာဂတ်တွင် နောက်ထပ်အတည်ပြုချက်များအတွက် ပိုမိုတင်းကျပ်စွာ ရေးဆွဲထားသော ကျပန်းထိန်းချုပ်ထားသော စမ်းသပ်မှုများ လိုအပ်ပါသည်။
စာတိုက်အချိန်- ဒီဇင်ဘာ-၀၇-၂၀၂၄